- 18/11/2022
HIỆN TƯỢNG TĂNG THANH THẢI THẬN VÀ HIỆU CHỈNH LIỀU KHÁNG SINH
- Định nghĩa
Tăng thanh thải thận (Augmented Renal Clearance – ARC) là hiện tượng tăng chức năng thận, được xác định khi độ thanh thải creatinin trên 130 mL/phút/1,73m2 và thường hiện diện ở 20-65% người bệnh nặng. Hiện tượng tăng thanh thải thận có thể dẫn đến thải trừ thuốc nhanh hơn, đặc biệt là các kháng sinh thân nước thải trừ chủ yếu qua thận, dẫn đến nồng độ thuốc dưới ngưỡng trị liệu và thất bại điều trị [1].
- Cơ chế
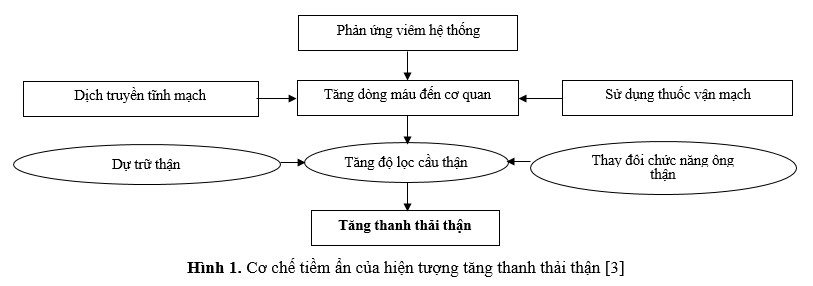
Cơ chế chính xác của ARC vẫn còn chưa rõ. Một mô hình nghiên cứu đề xuất rằng phản ứng viêm hệ thống ở người bệnh nặng dẫn đến sự gia tăng các chất trung gian gây viêm. Các chất trung gian này làm giảm sức cản mạch máu ngoại biên và tăng cung lượng tim, dẫn đến tăng lưu lượng máu đến thận và tăng mức lọc cầu thận, biểu hiện là ARC. Ngoài ra người bệnh tại khoa hồi sức tích cực thường được điều trị bằng phương pháp truyền dịch và sử dụng thuốc vận mạch, do đó làm tăng cung lượng tim, góp phần dẫn đến tình trạng trên (Hình 1) [2].
- Các yếu tố nguy cơ của ARC bao gồm [1], [2]:
- Trẻ tuổi (dưới 50 tuổi): dường như đây là yếu tố nguy cơ duy nhất được nhiều nghiên cứu dịch tễ học khác nhau công nhận một cách nhất quán để dự đoán ARC
- Tiền sử chấn thương gần đây
- Bệnh ít nặng hơn (điểm mức độ nghiêm trọng của bệnh thấp hơn, ví dụ như điểm SOFA, SAPS II, APACHE II)
- Tầm soát tăng thanh thải thận ở người bệnh nặng
Các bác sĩ có thể tham khảo lưu đồ dưới đây để quản lý người bệnh tăng thanh thải.
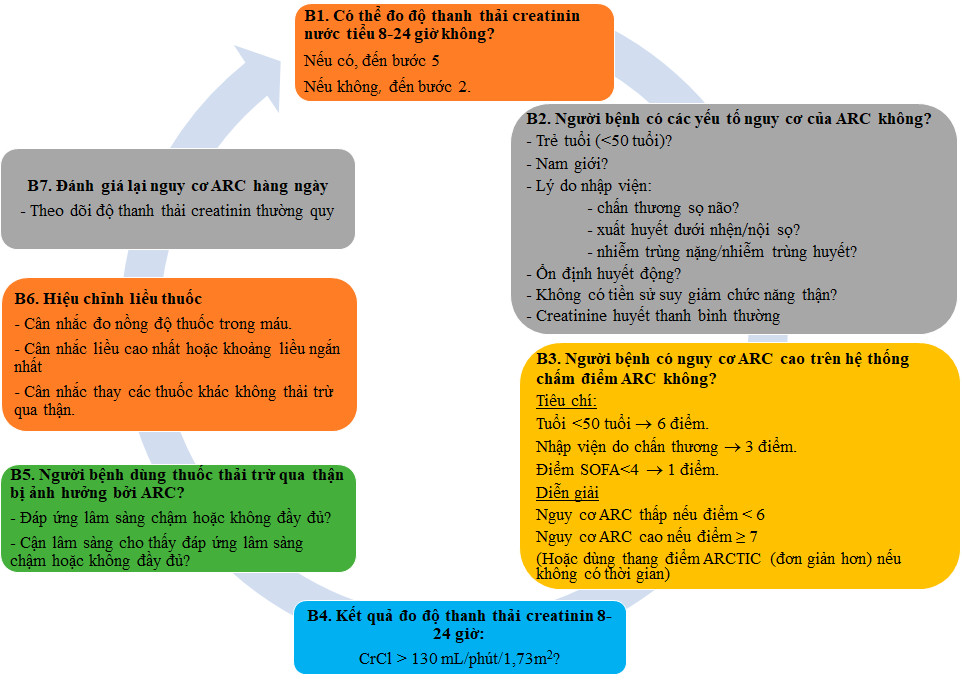
Hình 2. Đánh giá tăng thanh thải (ARC) ở người bệnh tại khoa hồi sức tích cực [2]
Để xác định người bệnh nghi ngờ có ARC hiệu quả và nhanh chóng, có hai thang điểm phổ biến nhất là Thang điểm ARC và Thang điểm ARCTIC (Bảng 1).
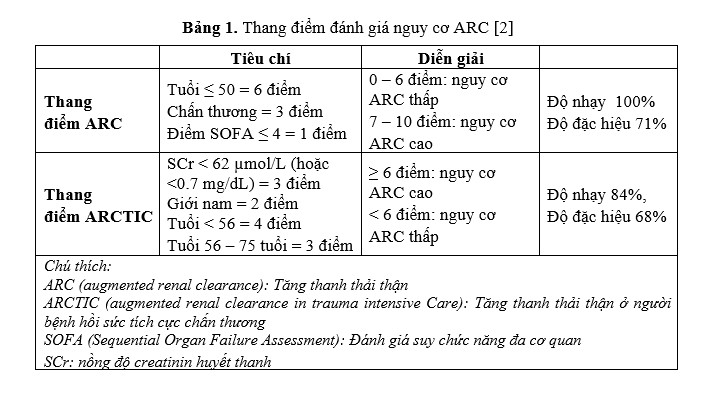
Thang điểm ARC tính phức tạp hơn vì phải tính điểm SOFA, nhưng có độ nhạy và đặc hiệu cao hơn so với dùng thang điểm đơn giản ARCTIC.
Các công thức như Cockcroft–Gault (CG) và MDRD chỉ được đánh giá và thẩm định trên những đối tượng có chức năng thận ổn định và suy thận mạn; do đó các công thức này bị hạn chế trong trường hợp người bệnh chức năng thận không ổn định (thay đổi liên tục). Hơn nữa, các công thức này cũng có độ nhạy thấp ở người bệnh giảm dự trữ protein và suy dinh dưỡng. Nồng độ creatinin huyết thanh do có thể bị ảnh hưởng bởi tuổi tác, giới tính, chủng tộc, sự trao đổi chất, chế độ ăn uống và mức độ hydrat hóa nên ảnh hưởng đến tính chính xác của hai công thức này. Mặc dù ước lượng CrCl dựa trên công thức CG có thể dự đoán chính xác chức năng thận ở người bệnh ổn định về mặt lâm sàng, tuy nhiên ở người bệnh nặng thì CrCl ước tính và CrCl đo bằng cách thu thập nước tiểu 24 giờ có sự tương quan kém. Theo y văn, CrCl ước tính thấp hơn đáng kể so với CrCl đo được ở các người bệnh tại khoa hồi sức tích cực và cân nhắc ưu tiên phương pháp đo creatinin trong nước tiểu thu thập trong khoảng thời gian 2-24 giờ để sàng lọc người bệnh ARC [4].
Công thức tính độ thanh thải creatinin thận bằng dữ liệu thu thập nước tiểu:
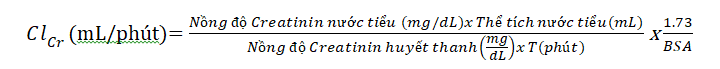
Chú thích:
BSA=0.007184 x chiều cao0.725 x cân nặng0.425
T: thời gian thu thập nước tiểu
- Hiệu chỉnh liều kháng sinh ở người bệnh có tình trạng tăng thanh thải thận
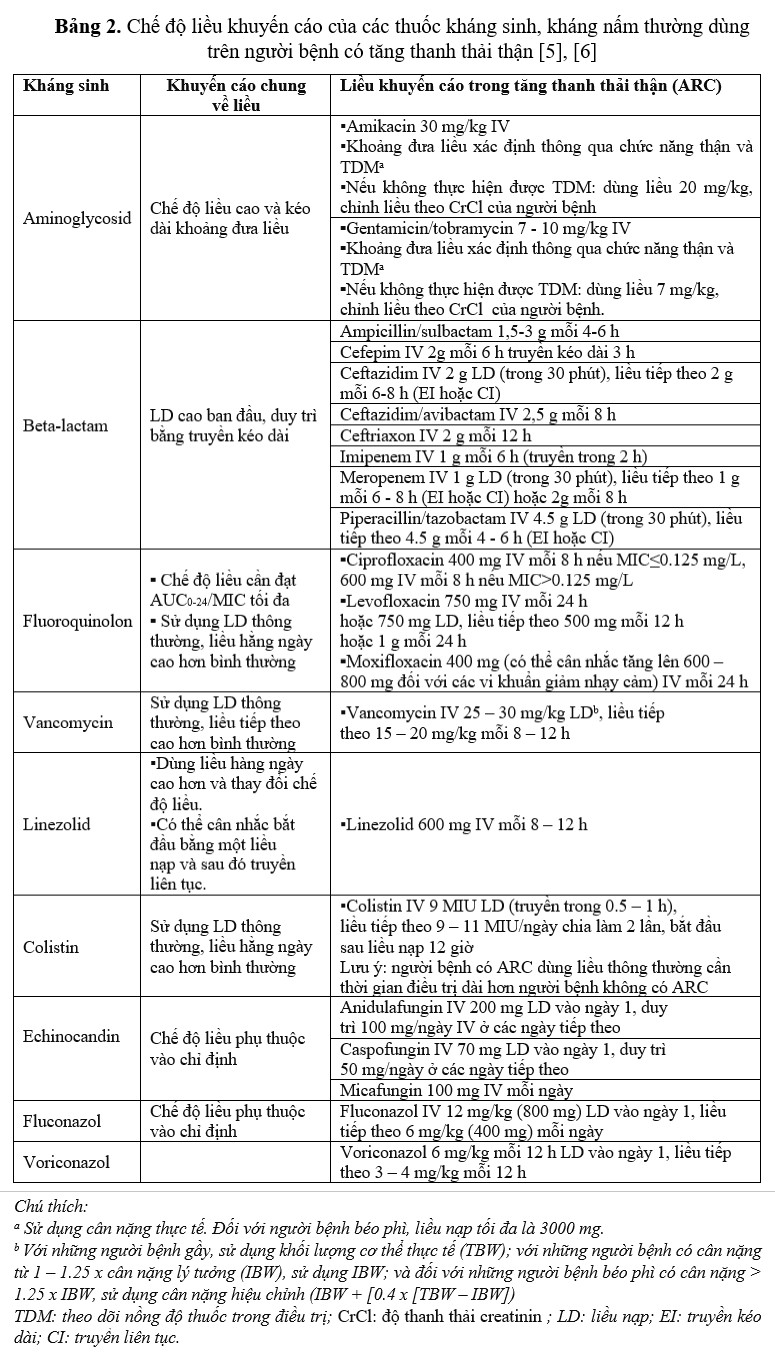
Đối với người bệnh được xác định tăng thanh thải, cần cân nhắc theo dõi nồng độ thuốc và hiệu chỉnh liều đối với các thuốc thải trừ qua thận. Ngoài ra, nên xem xét các liệu pháp thay thế không ảnh hưởng bởi chức năng thận thay đổi, chẳng hạn thuốc chuyển hóa chủ yếu chứ không phải thải trừ qua thận. Tuy nhiên, tình trạng lâm sàng và kết cục của người bệnh mới là điểm mấu chốt để đưa ra quyết định điều trị [2]. Dưới đây là bảng liều khuyến cáo của các kháng sinh trong trường hợp tăng thanh thải thận theo hướng dẫn của Bộ Y tế (Bảng 2).
- Kết luận
ARC là một tình trạng phổ biến ở những người bệnh tại khoa hồi sức tích cực, đặc biệt là ở những người trẻ tuổi. Việc sử dụng công thức ước tính độ lọc cầu thận dẫn đến chẩn đoán ARC dưới mức ở khoa hồi sức tích cực, do đó khuyến nghị đo CrCl trong nước tiểu. Sự hiện diện của ARC có ảnh hưởng rõ ràng đến nồng độ kháng sinh trong huyết tương nhưng cần nghiên cứu sâu hơn để xác định tác động của nó đối với kết cục lâm sàng ở người bệnh [1]. Cho đến khi ARC được công nhận rộng rãi hơn và được đánh giá trong nhiều nghiên cứu hơn đối với người bệnh nặng, nên xem xét sàng lọc ARC khi người bệnh nhập ICU cũng như sau đó một cách thường xuyên và sử dụng các tài liệu hiện có để sử dụng liều phù hợp [4].
Tài liệu tham khảo
1. Idoia Bilbao-Meseguer et al (2018). Augmented Renal Clearance in Critically Ill Patients: A Systematic Review. Clin Pharmacokinet 57, 1107–1121. https://doi.org/10.1007/s40262-018-0636-7.
2 Sherif Hanafy Mahmoud, Chen Shen (2017). Augmented Renal Clearance in Critical Illness: An Important Consideration in Drug Dosing. Pharmaceutics 9(3), 36. https://www.mdpi.com/1999-4923/9/3/36/htm
3. Hướng dẫn sử dụng kháng sinh Bệnh viện Chợ Rẫy
4. Athena L. V. Hobbs et al (2015). Implications of Augmented Renal Clearance on Drug Dosing in Critically Ill Patients: A Focus on Antibiotics. Pharmacotherapy 2015;35(11):1063–1075. doi: 10.1002/phar.1653
5. Bộ Y tế (2022). Hướng dẫn chẩn đoán và điều trị COVID-19 ban hành kèm theo quyết định số 250/QĐ-BYT ngày 28/01/2022.
6. Uptodate – Drug information.